Quelle: lazarus.at/category/home/news/page/8/?print=p
HB: Bester Arbeitgeber Österreichs 2024 in der Kategorie Gesundheit und Soziales
![]() Erfolgreicher Start für das interdisziplinäre Ausbildungsprojekt (LIA): Für vier Wochen haben sieben Studierende und Auszubildende „das Zepter in der Hand“.
Erfolgreicher Start für das interdisziplinäre Ausbildungsprojekt (LIA): Für vier Wochen haben sieben Studierende und Auszubildende „das Zepter in der Hand“.
Auf der Station 4.2 in der Klinik für Neurochirurgie kümmern sie sich als Team um rund zehn Patient:innen, die teils wegen Bandscheibenvorfällen, aber auch Gehirn- oder Wirbelsäulentumoren behandelt werden. Während der Projektlaufzeit sind die Teilnehmenden sowohl für die Versorgung ihrer Patient:innen als auch für die komplette Organisation der Station zuständig.
Begleitet wird das Projekt LIA von Ärzt:innen, Pflegekräften, Physiotherapeut:innen und Stationsapotheker:innen, damit die Patientensicherheit zu jeder Zeit gewährleistet ist.
Die ersten zwei Wochen hat sich der Nachwuchs bereits gut bewährt. Das Herzensprojekt von Annett Huke, Pflegerische Leiterin des Departments für Operative Medizin, und Prof. Erdem Güresir, Direktor der Klinik für Neurochirurgie, entwickelt sich zu einem „Magneten“ für Lehrende und Lernende gleichermaßen.
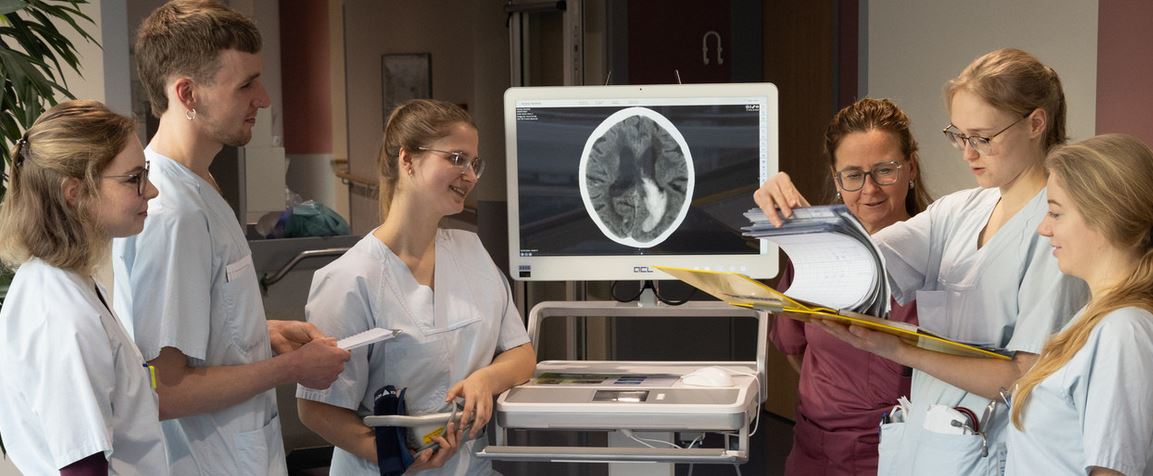
Vier Wochen Berufsgruppen-übergreifendes Teamwork im realen Stationsalltag.
Foto: UKL/Stefan Straube
Das LIA-Team besteht aus jeweils zwei Auszubildenden der Pflege und der Physiotherapie sowie aus zwei Medizinstudierenden und einer Pharmaziepraktikantin. „Ziel des Projektes ist es, den jungen Menschen so früh wie möglich das fach- und berufsgruppenübergreifende sowie eigenverantwortliche Arbeiten im Stationsalltag näherzubringen. Denn das ist später das A und O, um bestmöglich für unsere Patient:innen da zu sein“, erklärt Projektleiterin und Zentrale Praxisanleiterin Antje Köhler-Radziewsky, die LIA gemeinsam mit weiteren Zentralen Praxisanleiterinnen, dem Pflegeteam der Station A 4.2 sowie Dr. Florian Wilhelmy, Facharzt im Team von Klinikdirektor Prof. Erdem Güresir, ins Leben gerufen hat. Mit im Boot sind selbstverständlich auch Kolleg:innen der Medizinischen Berufsfachschule des UKL.
Tagesplan gibt Struktur und Orientierung
Während der vierwöchigen Projektzeit arbeitet das Team nach einem festen Plan, der die jeweiligen Aufgaben vorgibt und den Teilnehmenden als Orientierung dient. Zum Beispiel starten die Pflege-Azubis um 6.30 Uhr mit der Verteilung der notwendigen Medikamente, kontrollieren den Blutzucker der Patient:innen und bereiten die Visite vor. Bevor es hiermit losgeht, besprechen sich alle vorab gemeinsam: Um welche Patient:innen handelt es sich? Läuft alles nach Plan oder gibt es Besonderheiten? Auf was müssen wir achten, was folgt als nächstes?
Nach der Visite setzt das Team das Besprochene in die Tat um: Pflegemaßnahmen werden durchgeführt und dokumentiert, Essenspläne überarbeitet, Mobilitätsübungen durchgeführt, Patient:innen aufgenommen, Arztbriefe geschrieben und Untersuchungen angemeldet oder auch Fragen zu Medikamenten beantwortet.
Nachmittags steht eine Fallbesprechung auf dem Programm. Hier darf jeder gleichberechtigt mitreden und erhält am Ende ein Feedback der fachlichen Projektbegleiterinnen, die stets im Hintergrund ihre Augen und Ohren offenhalten. „Im Englischen bezeichnet man das Prinzip als ‚Sit on your hands and look outside the window'“, sagt die Projektleiterin mit einem Augenzwinkern.
Einmal in der Woche gibt es die Möglichkeit, das Erlebte zu reflektieren. Hier kommen alle Beteiligten zusammen und reden darüber, was gut gelaufen ist und was noch optimiert werden könnte. „Wichtig ist es aber auch, zu fragen, wie es den Teilnehmenden geht und zu besprechen, ob sie an der einen oder anderen Stelle eventuell noch mehr Unterstützung benötigen“, erklärt Dr. Wilhelmy.
LIA als fester Bestandteil des Ausbildungsprogramms geplant
Ganz neu ist der Ansatz des Projektes nicht: In der Vergangenheit gab es bereits das Projekt ‚Auszubildende leiten eine Station, das viele Jahre erfolgreich am UKL durchgeführt wurde. Köhler-Radziewsky: „Ein Novum ist, dass wir nun die erste Klinik in Deutschland sind, bei der gleich vier Berufsgruppen auf einmal im Einsatz sind“.
„Nach zwei Wochen Projektlaufzeit können wir bereits ein erstes positives Fazit ziehen. Wir sind sehr stolz auf unsere ersten Teilnehmenden. Sie sind mit vollem Elan dabei und meistern ihre Aufgaben mit Bravour – und auch unsere Patient:innen machen gut mit“, freuen sich Dr. Wilhelmy und Antje Köhler-Radziewsky. Ziel sei es, auch andere Stationen von diesem Projekt zu überzeugen und es nach weiteren Testläufen als festen Bestandteil in das Ausbildungskonzept am UKL aufzunehmen.
__________________
Über das Klinikum
Das Universitätsklinikum Leipzig (UKL) versorgt als Klinikum der Maximalversorgung mit 1.451 Betten jährlich mehr als 400.000 Patienten ambulant und stationär. Das UKL verfügt über eine der modernsten baulichen und technischen Infrastrukturen in Europa. Mehr als 6.000 Beschäftigte sorgen dafür, dass die Patienten Zuwendung und eine exzellente medizinische Versorgung erhalten. Damit ist das UKL einer der größten Arbeitgeber der Region.

Beim diesjährigen Ranking der „Top Arbeitgeber Österreich 2024“ des Wirtschaftsmagazins trend setzte sich das Haus der Barmherzigkeit erstmals an die Spitze der Unternehmen im Gesundheits- und Sozialbereich.