
Quelle: lazarus.at/category/home/bildungsanzeiger/page/16/?print=p
Premium-Reihe für Führungskräfte: Führung 4.0 – zukunftsweisende Ansätze
![]() Drei von vier Österreicher*innen nützen bereits wissenschaftlich fundierte Möglichkeiten der Komplementärmedizin – von Akupunktur über Neuraltherapie bis zur Osteopathie -, um gesund zu bleiben oder ihre Genesung bei einer schulmedizinischen Behandlung zu unterstützen oder zu ergänzen. Zumeist aus eigener Tasche bezahlt – denn die Kassen hinken bei der Finanzierung der Prävention trotz gesetzlicher Verpflichtung gewaltig hinterher…
Drei von vier Österreicher*innen nützen bereits wissenschaftlich fundierte Möglichkeiten der Komplementärmedizin – von Akupunktur über Neuraltherapie bis zur Osteopathie -, um gesund zu bleiben oder ihre Genesung bei einer schulmedizinischen Behandlung zu unterstützen oder zu ergänzen. Zumeist aus eigener Tasche bezahlt – denn die Kassen hinken bei der Finanzierung der Prävention trotz gesetzlicher Verpflichtung gewaltig hinterher…
„Komplementärmedizin ist ein wichtiger Teil eines modernen Gesundheitssystems, sie ist effizient und kostengünstig bei der Vorbeugung und Behandlung chronischer Erkrankungen“, so Univ.-Prof. Dr. Michael Frass (im Bild 2.v.l.), Präsident des Österreichischen Dachverbandes für ärztliche Ganzheitsmedizin (ÖDÄG), anlässlich des „1. Österreichischen Tages der Ganzheitsmedizin“ am 11. Juli. „Damit wollen wir über die vielfältigen Angebote der Komplementärmedizin informieren, ihre Grundlagen erklären, ihre Möglichkeiten und Grenzen aufzeigen, für ihren seriösen Einsatz durch Ärztinnen und Ärzte sowie für die hohe Bedeutung der Qualitätssicherung Bewusstsein schaffen. Ziel ist ein patientenorientiertes partnerschaftliches und faires Miteinander von konventioneller und komplementärer Medizin für ein modernes, ganzheitliches Gesundheitssystem.“
Dieser Info-Tag wird von 22 Mitgliedsgesellschaften der ÖDÄG organisiert und künftig jedes Jahr am zweiten Mittwoch im Juli stattfinden.70 Prozent aller Österreicher*innen nehmen heute komplementärmedizinische Methoden in Anspruch und bevorzugen einer Umfrage zufolge eine Kombination aus Schul- und Komplementärmedizin.
Der Begriff „Komplementärmedizin“ beinhaltet jene Medizinformen, die gegenwärtig als Ergänzung zur Schulmedizin bzw. konventionellen Medizin angesehen werden. „Es gibt kaum einen Medizinbereich, der in den letzten zwei Jahrzehnten einen vergleichbaren Boom erlebt hat“, so Prof. Frass. „Trotz der unbestrittenen großen Erfolge der konventionellen Medizin klagen Patienten in vielen Fällen über weiterhin bestehende, die Gesundheit stark beeinträchtigende Probleme und über ein eingeschränktes Wohlbefinden. Chronische Erkrankungen nehmen zu. Vor allem aber suchen immer mehr Menschen nach Angeboten, wo man sich für Dinge Zeit nimmt, die im normalen Gesundheitsbetrieb oft untergehen.“
 Kein Platz für Esoterik – Anwendung ausschließliche durch Ärzte
Kein Platz für Esoterik – Anwendung ausschließliche durch Ärzte
„Für esoterische Themen oder andere nichtmedizinische Quellen stehen wir nicht zur Verfügung. Für uns Ärzte muss Seriosität in allen medizinischen Bereichen die Grundlage unserer Arbeit sein“, so Senator MR DDr. Hannes Schoberwalter, Leiter des Referats für Komplementäre und Traditionelle Medizin der Ärztekammer für Wien. Die Ganzheitsmedizin stehe auf wissenschaftlich nachvollziehbaren Fundamenten: „Ein wesentlicher Punkt bei der Gewährleistung von Seriosität und Qualität ist die Beschränkung der Verwendung ganzheitsmedizinischer Verfahren auf die ausschließliche Anwendung durch Ärzte. Man benötigt als Grundvoraussetzung die Ausbildung zum Arzt auf der Grundlage der Schulmedizin.“ Viele Ärzte können eine entsprechende Weiterbbildung über ein erworbenes Diplom belegen: z. B. rund 4.300 Ärzte in Akupunktur, rund 730 in Homöopathie, etwa 400 in Neuraltherapie, fast 320 in Chinesischer Diagnostik und Arzneitherapie.
Dachverband-Gründer Prof. Leiner: Übernahme in den Honorarkatalog der Kassen ist überfällig
„In der modernen Medizin darf es nur einen verbindlichen Maßstab geben: den individuellen Menschen“, so Prim. Prof. Dr. Günther Leiner, Gründer und Ehrenpräsident des Österreichischen Dachverbandes für ärztliche Ganzheitsmedizin (ehem. Gesundheitspolitiker, Gründer und langjähriger Präsident des European Health Forum Gastein). „Die große Zahl von Patienten, die komplementärmedizinische Behandlungen wünschen und davon profitieren, und die große Zahl gut ausgebildeter Ärzte, die Komplementärmedizin anbieten, dürfen von der Gesundheitspolitik und den Krankenkassen nicht ignoriert werden. Die Übernahme der Kosten für solche Therapien durch die Krankenkassen ist überfällig, hier ist dringend ein Umdenken erforderlich.“
So sieht das auch Prof. Frass: „Unser Ziel ist es, Komplementärmedizin auf einem hohen Niveau für alle Bevölkerungskreise möglich zu machen durch die zunehmende Übernahme von komplementärmedizinischen Methoden in den Honorarkatalog der Krankenkassen.“
Behandlung chronischer Erkrankungen, Gesundheitserhaltung und Prävention
Die Erfolge der Komplementärmedizin liegen vor allem bei der Behandlung chronischer Erkrankungen als auch bei der Gesundheitserhaltung und damit Prävention von Erkrankungen. „Wir sehen unsere Patientinnen und Patienten ganzheitlich und beziehen daher – anders als in der konventionellen Medizin – auch ihre Gesamtverfassung und das psychosoziale Umfeld mit ein. Das kann dazu führen, dass drei Patienten mit dem gleichen Gesundheitsproblem drei unterschiedliche Therapien empfohlen werden“, so Prof. Frass. Dieser sehr individuelle Zugang könne es erschweren, die Erfolgsraten solcher Behandlungen mit herkömmlichen wissenschaftlichen Methoden nachzuweisen: Der früher oft erhobene Vorwurf, die neuen Ansätze würden den Beweis ihrer Wirksamkeit schuldig bleiben, stimme dennoch längst nicht mehr: „Es gibt heute eine Fülle von Studien über komplementärmedizinische Verfahren.“
Höherer Stellenwert der Komplementärmedizin an MedUnis – WHO fördert Traditionelle Medizin
Weil wissenschaftliche Studien de facto nur im Rahmen von Universitäten durchführbar sind, fordert er eine entsprechende Dotierung und Unterstützung komplementärmedizinischer Studien im universitären Bereich, um den Anschluss an die Universitäten im Ausland nicht zu verlieren. Darüber hinaus muss der Komplementärmedizin aber auch in der universitären Ausbildung mehr Platz eingeräumt werden: „Es ist höchste Zeit, dass an den Medizinuniversitäten Professuren für Komplementärmedizin eingerichtet werden, wie es dem hohen Stellenwert dieser Methoden in der Gesundheitsversorgung schon lange entspricht.“
„In den USA gibt es Universitäten, wo man Integrative Medizin vollinhaltlich studieren kann“, ergänzt DDr. Schoberwalter (im Bild 2.v.r.), und auch an vielen Universitäten Europas seien die Angebote höher entwickelt als in Österreich. Insgesamt befinde sich die Ganzheitsmedizin international weiterhin im Aufwind, sagt DDr. Schoberwalter: „Ich erkenne außerdem eine zunehmende Hinwendung zur Traditionellen Medizin. Darin finden sich Themen wie Kräuteranwendungen, Kneippbäder, Schröpfen, etc. Das ist eine Bereicherung für das Gesundheitssystem und entspricht dem Strategiepapier der WHO ‚Traditional Medicine Strategy 2014-2023‘. Die WHO will die Traditionelle Medizin in allen Ländern vermehrt gefördert wissen. Das kommt den Patienten zugute und hat positive Auswirkungen auf volkswirtschaftliche Aspekte und die Finanzierung des Gesundheitssystems.“
Dr. Stockert: Akupunktur ist Evidenz-basiert, nichtmedikamentös, nebenwirkungsarm
Die Akupunktur ist in Österreich über Jahrzehnte hinweg mit bisher rund 4.300 Ärzten mit Ärztekammer-Diplom zu einer echten Erfolgsstory geworden, sagt Dr. Karin Stockert (Neurologisches Zentrum Rosenhügel, im Bild li.), Präsidentin der Österreichischen Gesellschaft für Akupunktur. „Akupunktur ist eine Regulationstherapie und bei reversiblen Erkrankungen gut einsetzbar.“ Mehr als die Hälfte der Akupunktur-Patienten werden wegen Schmerzzuständen behandelt. Häufig behandelt werden auch Allergien, klimakterische Beschwerden, Erkrankungen der Atemwege und chronisch entzündliche Erkrankungen des Darmes. Dazu kommen noch die vielen „Befindensstörungen“ ohne erkennbare körperliche Ursache.
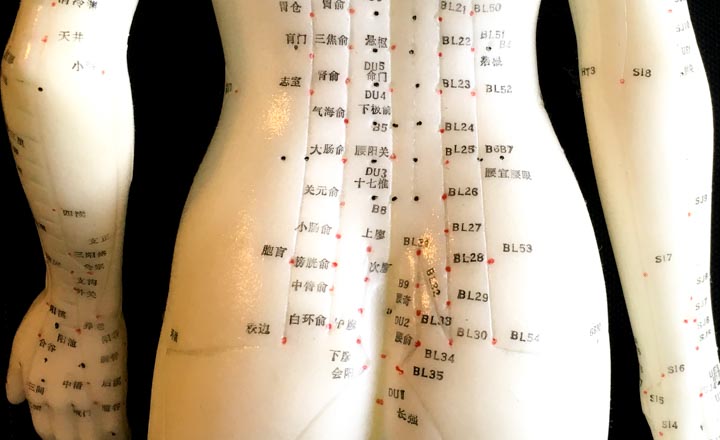
„Die Akupunktur besteht im Kern aus der Nadelung von bestimmten Punkten am Körper, die den Energiefluss beeinflussen können“, so Dr. Stockert. „Die Akupunktur hat mehrere Wirkungen: Nervös-reflektorisch über die Beeinflussung des somatischen und vegetativen Nervensystems; Humoral-endokrin über die vermehrte Produktion von Botenstoffen welche die Krankheit bzw. deren Symptome positiv beeinflussen; Muskel-entspannend und Entzündungs-hemmend; die Durchblutung verbessernd.“
Eine Auswertung der Daten von 3.500 Patienten der Akupunkturambulanz am Neurologischen Krankenhaus Rosenhügel zeigt: Bei mindestens 75 Prozent aller Patienten sämtlicher Diagnosen konnten die Beschwerden signifikant verbessert werden. Besonders gut profitierten Patienten mit Schmerzen wie Gelenksbeschwerden, aber auch bei der Trigeminusneuralgie und bei Schmerzen nach Gürtelrose zeigten sich sehr gute Ergebnisse. Dieser Effekt hielt auch noch 6 Monate nach Ende der Akupunktur-Behandlung mit nur geringen Wirkverlusten an. Der Mittelwert der Beschwerdeintensität sank auf der zehnstufigen VAS-Skala nach der Behandlung um minus 3,5 Punkte, noch nach neun Monaten wurde minus 2,8 registriert.
„Unsere Daten stehen im Einklang mit den positiven Ergebnissen einer aktuellen Meta-Analyse von fast 21.000 Patienten anhand von 39 Placebo-kontrollierten, randomisierten Studien, analysiert vom Memorial-Sloan-Kettering-Center in New York“, so Dr. Stockert: „Aufgrund der vielen erfolgreichen Studien, wäre es wichtig, dass die Akupunktur in die Guidelines der multi-disziplinären Schmerztherapie eingebunden wird.“
Prof. Frass: Besserer Allgemeinzustand, höhere Lebensqualität, längeres Überleben durch Homöopathie
Besonders heftig kreist der wissenschaftliche Diskurs um das Thema Homöopathie. „Diese arbeitet mit stark verdünnten und verschüttelten – wir nennen das potenzierten – Substanzen“, so Prof. Frass. „Während eine großangelegte Metaanalyse zum Schluss kam, die verwendeten Globuli wäre ‚mit einer Wahrscheinlichkeit von 95 Prozent effektiver als Placebo‘, zogen andere Wissenschaftler aus den gleichen Daten den Schluss, die Homöopathie habe keinerlei Wirkung. Das lag allerdings daran, dass 95 Prozent der verfügbaren Studien ohne jede Erklärung ausgeschlossen wurden.“

Bei einer 2015 in einem internationalen Journal publizierten Untersuchung () erhielten 410 Patientinnen nach dem Zufallsprinzip neben der Standard-Krebstherapie entweder eine oder keine zusätzliche homöopathische Behandlung. Die Verbesserung des gesundheitlichen Allgemeinzustands war in der Homöopathie-Gruppe signifikant höher als in der Kontrollgruppe, ebenso beim subjektiven Wohlbefinden. Eine 2016 veröffentlichte Analyse von Daten von Patienten mit malignen Erkrankungen zeigt, dass eine homöopathische Behandlung eventuell nicht nur die Lebensqualität verbessern, sondern sogar einen Einfluss auf die Prognose haben könnte. Die Ergebnisse deuten darauf hin, dass Patienten, die an fortgeschrittenen Stadien von Krebs leiden und die ersten 6 oder 12 Monate nach der Diagnose überleben, durch die zusätzliche Verwendung der Homöopathie einen statistisch signifikanten Vorteil bei der Überlebenszeit haben könnten. Prof. Frass: „Diesbezüglich sind weitere Studien notwendig.“
DDr. Schoberwalter: Möglichkeiten und Grenzen der Neuraltherapie
Bei der Neuraltherapie wird ein Lokalanästhetikum, überwiegend Lidocain, durch den anwendenden Arzt in die Haut oder an tiefere Strukturen wie Sehnenansätze, Nervenschaltstellen etc. injiziert. Sie zielt durch Reizsetzung auf eine positive Beeinflussung von Regulationsmechanismen im Körper ab, gestörte Abläufe im Zwischenzellsystem sollen zum Erreichen eines regulativen Gleichgewichtes bewegt werden. Nach einer Anamnese und Untersuchung werden Punkte oder Areale – sogenannte Triggerpunkte und -zonen – aufgesucht, wo die oberflächliche Injektion („Quaddeln“) oder eine tiefere Injektion, zum Beispiel in den Raum um Gelenke, eine Reaktion des Körpers auslöst, welche die Beschwerden lindern oder – im besten Fall – beseitigen soll.
„Die Neuraltherapie strebt die Beseitigung von gestörten Regulationsprozessen im Körper, die ‚Entprogrammierung‘ chronisch schädigender Reize, die Entzündungslinderung und Effekte über das vegetative Nervensystem an“, so DDr. Schoberwalter, der das Neuraltherapie-Diplom der Österreichischen Ärztekammer besitzt. „Neben der lokalen Therapie über Triggerpunkte kann aber auch eine Störfeldtherapie angewendet werden, bei der durch Injektion des Lokalanästhetikums die Regulation ganzer Körperareale soweit normalisiert werden kann, dass die dort bestehenden Symptome bzw. Beschwerdebilder einer vorübergehenden oder nachhaltigen Besserung zugeführt werden.“
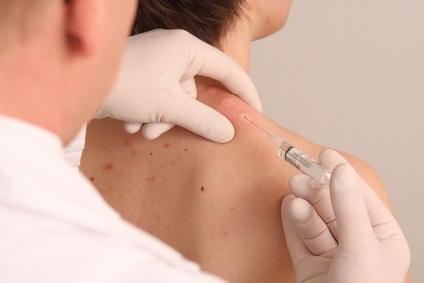
Potenzielle Anwendungsgebiete der Neuraltherapie sind vielfältig: Akute und chronische Beschwerden des Stütz- und Bewegungsapparates; Diverse Kopfschmerzarten; Neuralgien und chronische Schmerzzustände; Von Narben nach schlecht oder langsam verheilten Wunden ausgehende Beschwerden; Funktionelle Beschwerden z. B. im Bereich Nacken-Schulter, Lendenwirbelsäule oder Region des kleinen Beckens, Oberbauchregion, etc. „In der wissenschaftlichen Literatur existieren bereits Studien, die sowohl den Wirkungsmechanismus als auch die Effekte der Neuraltherapie belegen und erklären“, so DDr. Schoberwalter. „Falls jedoch eine organisch manifeste oder maligne Krankheit vorliegt, erreicht die Neuraltherapie die Grenzen ihrer Anwendbarkeit.“
Osteopath Prim. Dr. Andreas Kainz: von Selbstheilungskräften, Struktur und Funktion des Körpers
Einschränkungen der Beweglichkeit von Körperstrukturen und Geweben könnten hinter vielen Krankheiten und Beschwerden stecken. In der Osteopathie werden manuelle Verfahren eingesetzt, um solche Dysfunktionen wieder zu beseitigen. „Diese in der Zwischenzeit hoch entwickelte, in ihrer Wirkung wissenschaftlich belegte Form der Ganzheitsmedizin bezieht heute alle Gewebeformen des menschlichen Körpers ein: Muskeln, Bindegewebe, Bänder, Gefäßsysteme, Nerven, Knochen, innere Organe, Schädel“, erklärt Prim. Dr. Andreas Kainz D.O. (Leiter der Physikalischen Abteilung in der Wiener Privatklinik), Vizepräsident der Österreichischen Ärztegesellschaft für Osteopathie, osteopathische Medizin und klinische Osteopathie. „Es geht um das Wechselspiel von Struktur und Funktion, um Selbstregulation und die Aktivierung der Selbstheilungskräfte. Wir setzen in unserer ganzheitlichen Methode zur Diagnose und Behandlung von Störungen und Erkrankungen ausschließlich unsere Hände ein.“
Mittlerweile wurden für die Osteopathie drei Säulen definiert, auf welchen die Methode beruht: In der Strukturellen Osteopathie werden Dysfunktionen des Bewegungsapparats behandelt; In der Viszeralen Osteopathie werden Dysfunktionen auf der Ebene der inneren Organe behandelt. Durch spezielle Grifftechniken werden mit den Händen Mobilitätseinschränkungen der Organe diagnostiziert und gelöst; In der Cranio Sacralen Osteopathie werden Dysfunktionen auf der Ebene des gesamten Systems von Schädel (Cranium) und im Kreuzbeinbereich (Sacrum) sowie deren knöcherner und membranöser Verbindung behandelt.
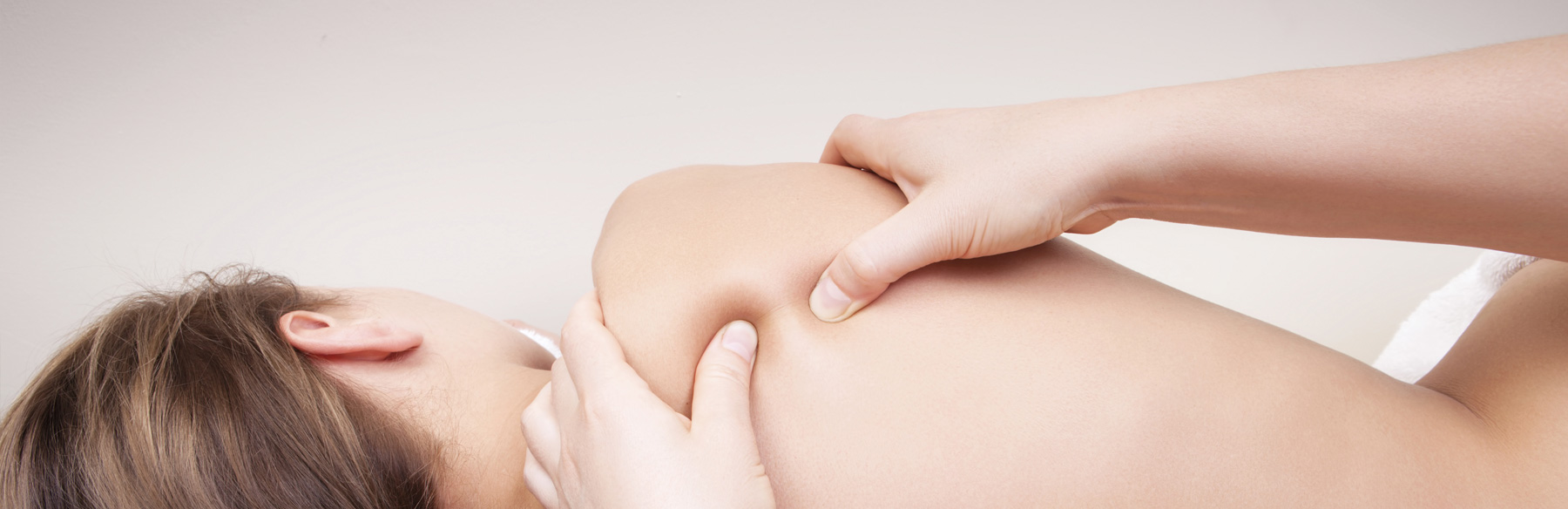
Klassisch ist die Anwendung der Osteopathie bei akuten oder chronischen Schmerzzuständen des Bewegungsapparates, Problemen im Bereich der Brustwirbelsäule und der Gelenke, beim Zervikalsyndrom, bei Spannungskopfschmerz und Migräne, aber auch bei Folgebeschwerden nach Unfällen oder Operationen. Das Wiederherstellen der Beweglichkeit aller Gewebe und Flüssigkeiten im menschlichen Körper soll einen natürlichen Heilungsprozess anstoßen. Auch bei chronischen Nasennebenhöhlen- und Mittelohrentzündungen, Tinnitus, Beschwerden im Bereich der Atemwege (chronische Bronchitis) oder des Verdauungstraktes mit Obstipation und Verdauungsproblemen kann die Osteopathie zum Einsatz kommen.
„Bei Säuglingen kann die Osteopathie zum Beispiel bei Schlafstörungen, Verdauungsbeschwerden und anderen Problemen helfen“, so Prim. Kainz. „Das auch für uns Osteopathen besonders erfreulich, weil es beweist, dass hinter der Wirksamkeit der Methode eben kein bloßer Placebo-Effekt stecken kann.“
Es sei besonders wichtig, auch die Limitationen der Osteopathie zu kennen und zu beachten. Prim. Kainz: „Schwere akute Krankheiten wie massive seelische Störungen, akuter Herzinfarkt oder akute Infektionskrankheiten gehören nicht zum Anwendungsbereich der Osteopathie.“
Ein Video zum Thema finden sie hier.









 Kein Platz für Esoterik – Anwendung ausschließliche durch Ärzte
Kein Platz für Esoterik – Anwendung ausschließliche durch Ärzte






